11 Julho 2020
Quase metade dos municípios com menos de 100 mil habitantes já registra mortes por Covid-19; maioria não tem sequer um leito de UTI e depende de cidades maiores.
A reportagem é de Bianca Muniz, Bruno Fonseca e Rute Pina, publicada por Agência Pública, 09-07-2020.
Longe das capitais e grandes cidades, o novo coronavírus tem avançado pelo interior do Brasil, causando a morte de milhares de brasileiros. A partir de dados do Ministério da Saúde a Agência Pública apurou que, até o dia 6 de julho, mais de 10 mil pessoas morreram por Covid-19 em municípios com menos de 100 mil habitantes. Ao todo, mais de 2.500 cidades desse porte registraram pelo menos uma morte causada pela doença, isto é, quase metade dos municípios brasileiros com população menor que 100 mil habitantes.
As mortes por Covid-19 nessas pequenas cidades podem ser explicadas em parte pela falta de estrutura em saúde. Segundo levantamento da Pública, entre esses municípios, 80% não possuíam sequer um leito em Unidade de Terapia Intensiva (UTI) antes da pandemia – e 78% seguiram sem UTIs até o mês de maio, de acordo com dados do Ministério da Saúde. Cerca de 88 milhões de brasileiros, mais de um terço da população do país, vivem em municípios com menos de 100 mil habitantes.
Créditos: Bruno Fonseca
Um dos municípios mais afetados é Tabatinga, cidade com cerca de 65 mil habitantes no extremo oeste do Amazonas, próximo à fronteira com o Peru e a Colômbia. Apesar da pequena população, Tabatinga já registrou 75 mortes por Covid-19, o que a colocou entre os dez municípios com menos de 100 mil habitantes com mais mortes em relação à população. Para se ter uma ideia, a média de mortes por população em Tabatinga é 1,8 vez a da cidade de São Paulo e 3,6 vezes a do Brasil.
Foi em Tabatinga que Gabriela Acosta perdeu seu pai, depois de ter aguardado por quatro dias a transferência para uma UTI em Manaus. Felix José Acosta, comerciante, foi internado por complicações causadas pela infecção pelo novo coronavírus no Hospital de Guarnição Militar, em Tabatinga. Segundo a filha, após a piora no quadro – inclusive com necessidade de hemodiálise –, a família aguardava a transferência para um hospital na capital, que precisaria ser feita por avião ou helicóptero. Tabatinga está a mais de mil quilômetros de distância de Manaus, uma viagem que pode levar duas horas de avião ou três dias de barco.
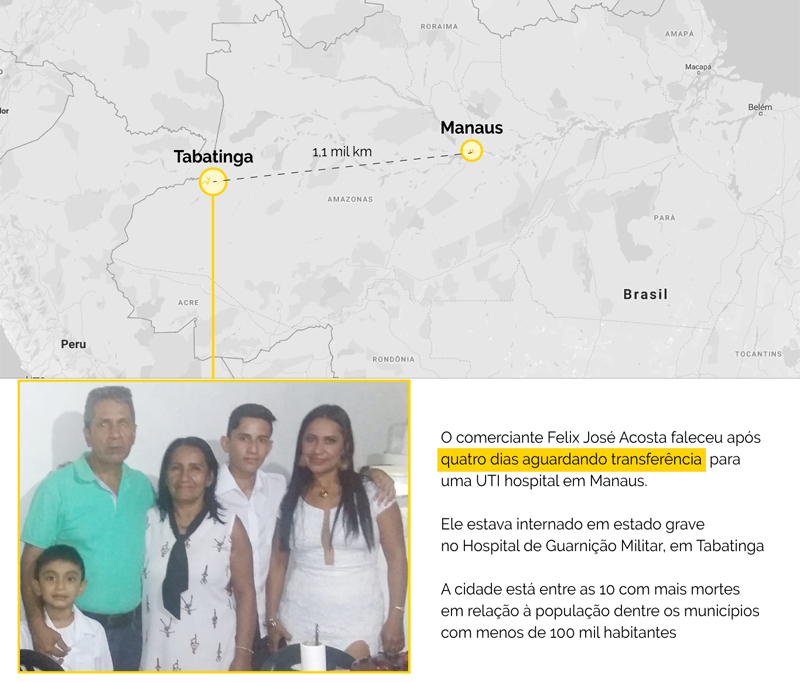
Imagem: Agência Pública
A promessa não cumprida da transferência levou Gabriela a publicar uma denúncia em seu Facebook pedindo que seus amigos compartilhassem seu relato. “Este é um apelo e uma denúncia pelos seus, pelos meus, para que não sejam ignorados para que não tenhamos que nos conformar com tantas perdas e descaso público com a vida”, disse em 14 de maio. No dia seguinte, seu pai faleceu.
Em entrevista à Pública, Gabriela relatou a evolução do estado de saúde de seu pai. “Meu pai foi pra UPA da cidade no dia 3 de maio, com tosse, dor no peito e saturação [de oxigênio] muito baixa. Ficou por dois dias lá e depois foi encaminhado ao Hospital de Guarnição [de Tabatinga]. O quadro era estável e ele não tinha diabetes, hipertensão e nem asma. Dia 7 foi entubado, sem mesmo consultar a família; já que o quadro dele era estável não tinha necessidade, mas falaram que era pra ajudar na falta de ar. No dia seguinte informaram que iriam transferi-lo para Manaus, pois o tratamento seria melhor.”
Lousiana, irmã de Gabriela e também moradora de Tabatinga, acompanhou o caso mais de perto, enquanto cuidava de sua mãe, infectada pelo novo coronavírus e hospitalizada na UPA da cidade. Ela recebia boletins diários sobre Felix José, acompanhava o tratamento com hidroxicloroquina e anticoagulantes e chegou a ir algumas vezes ao hospital com as malas para o voo do pai para Manaus, que não aconteceu.
“No dia 12 recebi um novo boletim. A médica falou que meu pai só tinha alguns dias de vida, que o rim dele estava quase parando e que tinha que levar ele urgentemente para Manaus. Eu disse ‘por que vocês esperaram ele chegar nessa situação pra dizer que era urgente? Tá com essa história de levar ele para Manaus desde o dia 7 e deixaram passar todos esses dias com a situação de meu pai se agravando’”, conta Lousiana. Pacientes que deram entrada no Hospital de Guarnição depois de Felix foram transferidos para a capital antes dele. Os critérios para a ordem de transferência não foram informados à família. “Por que estavam deixando o meu pai? Esqueceram dele, entendeu?”

No Mato Grosso, prefeitura da cidade de Cárceres espalhou faixas pedindo que moradores fiquem em casa, pois a cidade não tem leitos de UTI (Fonte: Agência Pública)
No interior de São Paulo, cidade sem UTI tem maior número de mortes por população do país
Assim como ocorreu em Tabatinga, moradores de municípios pequenos que desenvolveram quadros graves da Covid-19 e precisaram de internação foram obrigados a se deslocar para cidades maiores – muitas delas distantes ou com sistemas de saúde já sobrecarregados. De acordo com os dados do Ministério da Saúde, das dez cidades com menos de 100 mil habitantes que tiveram mais mortes por Covid-19, metade não tinha sequer um leito de UTI. E apenas em Manacapuru (AM) havia leitos de UTI destinados exclusivamente ao tratamento de pacientes com coronavírus.
A Pública já havia revelado que no interior do Brasil há uma série de “desertos de UTIs”, regiões onde há poucos ou nenhum leito do tipo para internar pacientes em estado grave. Mesmo considerando regiões de saúde – que incluem municípios vizinhos –, metade das regiões do país não possuía o mínimo de UTIs por habitante recomendado pela Organização Mundial da Saúde (OMS) antes da pandemia.
No interior de São Paulo, a cidade de Gastão Vidigal é um exemplo de município que depende da estrutura das cidades vizinhas. A cidade de pouco mais de 4 mil habitantes não tem uma UTI sequer e teve nove mortes por Covid-19. O número levou o município a ter a maior proporção de mortes em relação à população entre todas as cidades brasileiras com menos de 100 mil habitantes.
A notificação do primeiro caso em Gastão Vidigal ocorreu no dia 7 de maio, 71 dias após a confirmação da primeira infecção pelo novo coronavírus no país. Em junho, já havia 36 infectados e seis mortos. Segundo o prefeito da cidade, Carlos Breseghello (PP), o feriado de Dia das Mães foi um dos motivos para o alastramento da doença na cidade, já que moradores de São Paulo foram ao interior visitar suas famílias.
Em entrevista à Pública, o chefe do gabinete da prefeitura de Gastão Vidigal afirmou que, apesar da surpresa com a pandemia, a situação da cidade está normalizando e o avanço dos casos, diminuindo. Os dados dos boletins oficiais, contudo, colocam dúvidas sobre essa afirmação: o último aumento de casos no município aconteceu no dia 3 de julho, de acordo com os dados do Ministério da Saúde. Além disso, há algumas discrepâncias entre os números relatados pela prefeitura e o ministério: o último boletim municipal de Gastão Vidigal contava 10 óbitos e 90 casos de Covid-19, ainda mais que a quantidade apresentada pelo governo federal, de 47 casos e nove óbitos.
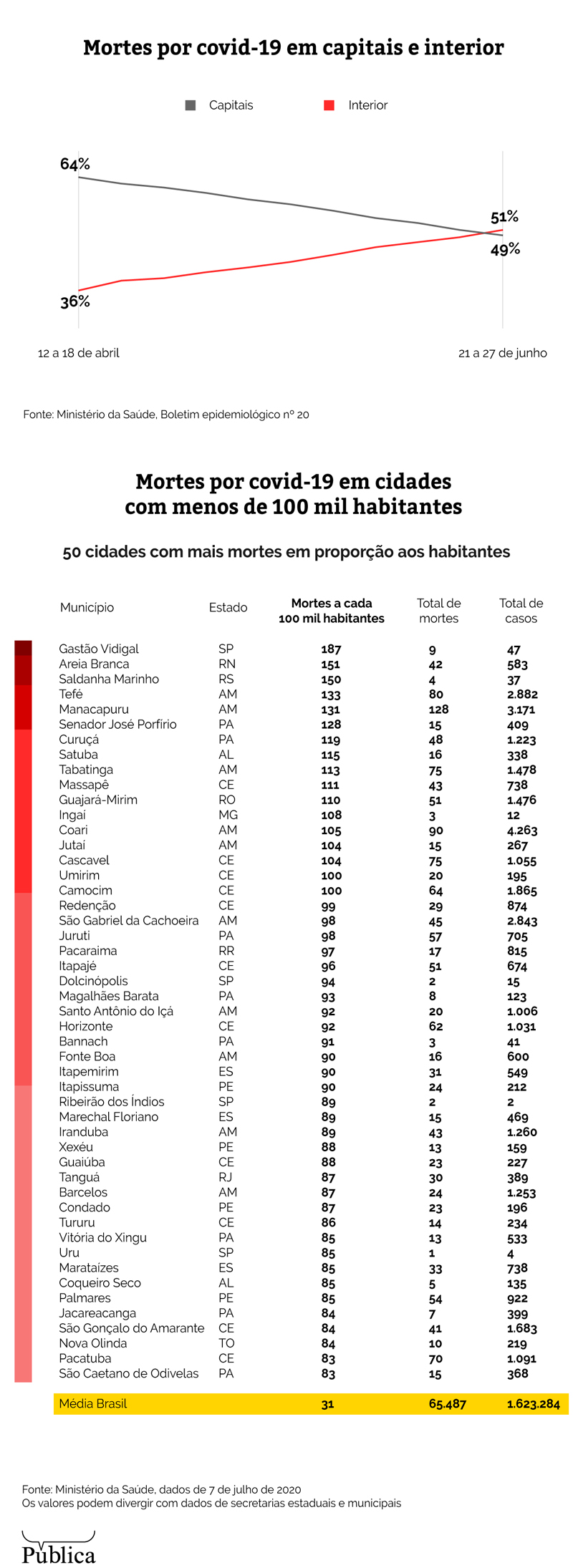
Segundo o último boletim do Ministério da Saúde, as infecções pelo novo coronavírus no interior do estado de São Paulo não está em queda, antes o contrário. Na 16ª semana epidemiológica, 69% dos casos e 68% dos óbitos no estado de São Paulo se concentravam na capital, enquanto o interior representava cerca de 30% de casos e óbitos confirmados. A situação mudou com a interiorização da pandemia: dez semanas depois, o interior do estado representa 54% dos casos e 51% das mortes pelo novo coronavírus.
Procurada pela Pública, a Secretaria Estadual de Saúde afirmou que Gastão Vidigal está em condições de atender pacientes. A pasta afirmou que casos mais graves são transferidos para municípios vizinhos como Votuporanga, pertencente à rede de saúde de São José do Rio Preto, onde, segundo a secretaria, a taxa geral de ocupação é de 49% dos leitos de UTI e 37,1% nos leitos de enfermaria reservados para Covid-19. Porém, dados do Censo Covid-19, realizado pela Secretaria, mostram que o número de novas internações no Departamento Regional de Saúde de São José do Rio Preto aumentou 29,3% na última semana.
A vice-presidente do Conselho Nacional de Secretarias Municipais de Saúde (Conasems), Cristiane Pantaleão, avalia, no entanto, não ser necessária a existência de leitos de UTI em todos municípios para que o sistema de saúde público funcione e atenda a população, pois ele é estruturado em rede. “Temos municípios de pequeno porte que têm uma estrutura de atenção básica bem formada. A gente precisa de uma atenção básica estruturada que dê conta de atender 85% dos pacientes que não vão precisar de estrutura hospitalar. E a gente precisa de um processo de trabalho regional, com a participação do estado, para organizar a rede de assistência hospitalar”, pondera.
Na avaliação de Cristiane, a falta de um protocolo para lidar com o novo coronavírus e possíveis tratamentos para a doença explicam o impacto inicial das mortes nessas pequenas cidades, mais que a falta de UTIs. “Não é isso que vai salvar. Ao contrário: se tenho leito de UTI e não tenho médico capacitado, eu mais mato. Então, eu preciso regionalizar. E para isso eu preciso do apoio do estado para, de fato, participar da regionalização: contratar leito de UTI, hospitais que estejam dispostos a atender, capacitar equipe do hospital, monitorar… Tudo isso faz parte de uma rede de atenção qualificada”, afirma. Na primeira semana de maio, o Ministério da Saúde, com o Conasems, elaborou um guia direcionado às administrações locais com estratégias de gestão. No dia 9 de maio, o Brasil contava 10 mil mortes confirmadas por Covid-19.

No Rio Grande do Norte, o Ministério Público do Trabalho apontou que deslocamento de trabalhadores para usinas de energia eólica contribuiu para disseminar coronavírus (Fonte: Agência Pública)
No Rio Grande do Norte, cidade aposta em ivermectina e vê mortes aumentarem
Uma das maiores produtoras de sal do país, a pequena cidade litorânea de Areia Branca, no Rio Grande do Norte, é um polo de empresas de salinas e de energia eólica – atividades consideradas essenciais durante a pandemia. A 270 quilômetros de Natal, capital do estado, o município de 27 mil habitantes contabilizava, até o dia 7 de julho, 42 óbitos por Covid-19. A cidade é hoje a segunda do país com mais mortes pela doença em relação à população, entre os municípios com menos de 100 mil habitantes.
Foi justamente o setor de salinas um dos responsáveis por disseminar o vírus na cidade, segundo avaliação do Ministério Público do Trabalho (MPT), como explica o procurador Gleydson Gadelha. “É uma questão para o MPT: nos locais onde as atividades são ditas essenciais, há realmente um aumento do número de casos de Covid-19. Aqui no Rio Grande do Norte, existe uma reunião muito concentrada [das empresas de salinas] no nosso litoral e muitos trabalhadores se deslocam para lá, até com fretamento de ônibus. E isso é um potencializador também. E são geralmente municípios em que a questão do isolamento não chegou com muita força”, pontua Gadelha.
O Porto Ilha, terminal salineiro gerido pela Companhia Docas do Rio Grande do Norte (Codern), está localizado a 26 quilômetros da costa de Areia Branca. Um dos primeiros casos positivados de Covid-19 da cidade, informou a prefeitura à Pública, foi de um caminhoneiro que trabalha com a escoação da produção do porto entre o Rio Grande do Norte e o Ceará. No final de março, a prefeitura de Areia Branca entrou na Justiça para que a empresa estatal adotasse medidas de controle e prevenção contra o novo coronavírus, como a aferição da temperatura dos trabalhadores que retornam da plataforma em alto-mar. O juiz federal Lauro Henrique Lobo Bandeira concedeu liminar favorável ao município e solicitou a inspeção do terminal e adoção das medidas preventivas.
Além das atividades econômicas, que aumentam o fluxo diário de pessoas em Areia Branca, o assessor jurídico do município, Igor Campos, membro do comitê gestor de combate à Covid-19, indica a baixa adesão à quarentena e ao isolamento social como fator para incidência de óbitos na cidade. A taxa de isolamento social no município variou, mesmo com decretação de lockdown, entre 40 a 45%, quando o ideal deveria ser acima de 60%. A cidade tem apenas um hospital de pequeno porte e nenhum leito de UTI – foram criadas, segundo a prefeitura, três salas de estabilização por causa da pandemia.
“O grande problema – não só de Areia Branca, mas de outros municípios – é a ausência de uma estrutura do município, tendo em vista que apenas o regional com estrutura de UTI fica em Mossoró, cidade que fica a 160 quilômetros. Então, o objetivo é evitar que pessoas do grupo de risco que elas chegam a nosso conhecimento quando o caso já esteja avançado. Por isso, adotamos medidas de fiscalização recorrente nos bairros e das pessoas”, analisa Campos.
Apesar de a ivermectina e a azitromicina não terem eficácia comprovada para tratar a Covid-19, a prefeitura de Areia Branca tem utilizado os medicamentos para tratamento precoce de pacientes com sintomas leves. À reportagem, o assessor do município informou que o novo protocolo foi estabelecido em parceria com pesquisadores da Universidade Federal do Rio Grande do Norte. “Passamos a fazer um trabalho preventivo com pessoas do grupo de risco que passam a apresentar sintomas. Elas passam a fazer parte de um grupo que é fiscalizado e monitorado por agentes do município, seja por contato telefônico, seja indo diretamente na residência com uma equipe, que está fornecendo medicação específica”, explica Campos.
Segundo a prefeitura, o método “obteve sucesso” para estancar as mortes na cidade por Covid-19. No entanto, dados oficiais contestam essa versão e mostram que Areia Branca ainda tem dificuldades em desacelerar o ritmo dos óbitos. Entre 23 de junho e 7 de julho, a cidade registrou sete mortes, passando do quinto para o segundo lugar com mais mortes entre os municípios com menos de 100 mil habitantes.

Casos e mortes causadas pelo coronavírus têm crescido em comunidades ribeirinhas na Amazônia, onde é mais difícil o transporte para centros urbanos com hospitais e leitos de UTI (Fonte: Agência Pública)
Em pequenas cidades do Pará, mortes por coronavírus avançam em comunidades ribeirinhas
O primeiro caso de Covid-19 em Curuçá, cidade localizada na região do Marajó, no Pará, foi diagnosticado em 22 de abril. Em 7 de julho, menos de três meses depois, a cidade de 40 mil habitantes passou a contar 49 óbitos pela doença. O município é o sétimo do país com mais mortes em relação à população entre as cidades com menos de 100 mil habitantes.
A mais de 130 quilômetros de Belém, Curuçá é uma região que concentra comunidades ribeirinhas – 62 comunidades rurais pertencem ao município. Segundo o monitoramento feito pelas autoridades de saúde do município, depois da região central, o Abade foi o bairro mais afetado de Curuçá, com 250 casos confirmados de Covid-19. A comunidade é uma vila de pescadores na parte continental do município, a 4 quilômetros do centro. Localizada em uma área movimentada por um porto, onde atracam barcos que chegam de diversas regiões do estado e do Amapá, a comunidade de pescadores contabilizou 11 mortos.
De acordo com Socorro Ruivo, secretária de Saúde de Curuçá, a falta de uma orientação única interferiu no estágio inicial da disseminação do vírus na região. “Fomos avançando aos poucos porque a maioria de nós não sabia como tratar. Cada momento que aparecia uma nova forma de cuidado, a gente adotava no nosso plano de ação”, comenta a secretária.
Segundo o promotor de justiça Ney Tapajós Ferreira Franco, a Promotoria de Justiça de Curuçá expediu diversas recomendações aos municípios da região a fim de fiscalizar as políticas públicas de prevenção, contenção e tratamento. “O cumprimento das recomendações foi acompanhado pela Procuradoria e, em alguns casos, resultou no ajuizamento de ações civis públicas para efetivação das medidas recomendadas”, afirma em nota. “Acredita-se que o número de casos positivos no município de Curuçá decorreu da dificuldade inicial da população local em atender as normas preventivas, notadamente quanto ao isolamento social. No entanto, vem se observando o uso generalizado de máscaras e o controle das aglomerações geradas pelo pagamento do auxílio emergencial e outros benefícios sociais junto à casa lotérica local e agências bancárias.”
Único na cidade, o Hospital Municipal de Curuçá tem pequeno porte, com 27 leitos. Os casos mais complexos são encaminhados para o Hospital Regional do Leste, em Paragominas, ou para a capital, Belém. A viagem leva mais de duas horas de carro pela BR-316.
O cenário de Curuçá se repete em outro município paraense. Com 11,6 mil habitantes, a cidade de Senador José Porfírio, na região do Xingu, não possui leito de UTI e, até o dia 7 de julho, somava 442 casos confirmados e 16 mortes. O município tem apenas 15 leitos clínicos – com a expansão dos casos de Covid-19, a prefeitura abriu mais oito leitos e uma unidade sentinela específica para o tratamento da doença. Mas os casos complexos são encaminhados ao Hospital Regional Público da Transamazônica, em Altamira, a 160 quilômetros.
De acordo com o promotor de justiça Fabiano Oliveira Gomes Fernandes, a disseminação da Covid-19 nos municípios ribeirinhos, como Senador José Porfírio e os vizinhos Vitória do Xingu e Porto de Moz, “foi avassaladora”. Para o membro do Ministério Público do estado do Pará, “a questão cultural do município pode ter contribuído para aumentar os números, já que se trata de cidade muito pequena, cujas famílias são muito grandes e convivem muito juntos, não raro, moram várias gerações numa mesma casa”, avalia.
Antônio Carlos Lima, enfermeiro e professor na Universidade Federal do Pará, observa que a transmissão do novo coronavírus no município foi intradomiciliar e “mais rápida e intensa” nas áreas ribeirinhas da região do Xingu. “A região tem a característica de as famílias serem grandes e culturalmente estarem muito próximas. Acreditamos que a disseminação ocorreu até antes mesmo do alerta do Ministério da Saúde. Ou seja, o vírus já estava tendo uma circulação decorrente do transporte fluvial, que vai de Manaus, passa por Santarém, Macapá, toda essa área. Já havia uma circulação viral alta e essa situação acabou adentrando as casas das famílias e as pessoas mais suscetíveis à doença”, analisa o profissional.
Lima destaca também o número de contaminação dos profissionais da saúde do município. O primeiro paciente que teve caso confirmado no município foi um funcionário da Secretaria de Saúde transferido para o hospital de referência, em Altamira.
Leia mais
- Nos quilombos, coronavírus mata um por dia
- Saiba em quais lugares o contágio pelo novo coronavírus pode ser maior
- O novo coronavírus já infectou mais de 1 pessoa em cada 1 mil habitantes do mundo. Artigo de José Eustáquio Diniz Alves
- Coronavírus: Brasil pode se tornar país com mais mortos em 29/7 se nada mudar, diz projeção usada pela Casa Branca
- “O governo age como se o coronavírus fosse acabar em agosto. É um absurdo”. Entrevista com Esther Dweck
- A agonia dos povos da Amazônia em tempos de coronavírus
- Estudo aponta relação entre bairros com mais casos de Covid-19 e o uso de transporte público
- Covid-19 e 30 milhões a mais de pobres na América Latina e Caribe
- Como a desigualdade alimenta as mortes por covid-19. Artigo de Jeffrey Sachs
- Sucesso e fracasso no combate à covid-19: Brasil, República Dominicana, Cuba e Jamaica. Artigo de José Eustáquio Diniz Alves
- Sem leitos de UTI, Amazonas vê Covid-19 avançar pelo interior
- Covid-19. ‘É a doença que mais mata e nós tivemos mortes que poderiam ser evitadas’
- País da covid: 19 milhões afastados, 18 milhões com jornada menor e 10 milhões sem renda








